Wundmanager:innen und Pflegefachkräfte befürchten durch die Neuregelungen im Verbandmittelbereich eine Verschlechterung der lokalen Wundtherapie, eine längere Heilungsdauer und komplexere Heilungsverläufe bei Menschen mit chronischen Wunden sowie einen Anstieg stationärer Versorgungen und systemischen Antibiotikaverordnungen. Eine BVMed-Umfrage, an der sich über 250 Wundfachkräfte beteiligten, zeigt auf, dass es in über 90 Prozent der Behandlungsfälle zunächst um die Reduktion klinischer Infektionszeichen geht – nur in rund 20 Prozent der Fälle ist auch der komplette Wundverschluss ein Kriterium. „Viele Wundauflagen mit antibakterieller Wirkung drohen nach den neuen Regelungen ab Dezember 2023 aus der Erstattung durch die Gesetzliche Krankenversicherung (GKV) herauszufallen – mit schlimmen Folgen für die Wundversorgung. Das dürfen wir nicht zulassen, indem wir die Evidenzkriterien der erforderlichen Studien an den Versorgungsalltag anpassen“, kommentiert BVMed-Wundexpertin Juliane Pohl die Ergebnisse der Umfrage.
Hintergrund ist, das für sogenannte „sonstige Produkte zur Wundbehandlung“ künftig ein Bewertungsverfahren durchgeführt werden muss, bevor sie durch die GKV erstattet werden. Der Gemeinsame Bundesausschuss (G-BA) hat bislang jedoch keine auf die Wundversorgung angepassten Evidenzkriterien für die erstattungsrelevanten Nutzennachweise definiert. Ebenso fehlt im Gesetz ein verbindlicher Beratungsanspruch der Hersteller beim G-BA. Betroffen von der neuen Regelung ist eine Vielzahl von Produkten wie etwa silber- oder PHMB-haltigen Wundauflagen, die bislang erstattungsfähig waren. Nach Einschätzung des BVMed sind rund 400 Produkte betroffen, für die ein Bewertungsverfahren zur Aufnahme in die Anlage V der geänderten Arzneimittel-Richtlinie erforderlich wird.
Die BVMed-Online-Umfrage
Um die Versorgungsziele besser zu verstehen, hatte der BVMed zum Bremer Wundkongress 2023 eine Online-Umfrage gestartet, an der sich insgesamt 256 Wundmanager:innen, Pflegefachkräfte, Ärzt:innen und medizinische Fachangestellte beteiligten. Rund die Hälfte versorgt Patient:innen mit akuten oder chronischen, infizierten oder infektionsgefährdeten Wunden in einer ambulanten Einrichtung, ein Viertel stationär und ein Viertel in anderen Bereichen. Knapp 80 Prozent der Befragten verfügen über mehr als fünf Jahre Erfahrung in der Therapie und Versorgung von Wundpatient:innen.
Für die lokale Wundtherapie von infizierten Wunden arbeiten 80 Prozent der Befragten mit Empfehlungen von Wund-Fachgesellschaften wie DGfW oder ICW. 51 Prozent arbeiten nach dem DNQP-Expert:innenstandard, 29 Prozent nach internationalen Expert:innen- bzw. Konsensusempfehlungen, 26 Prozent nach Empfehlungen der AWMF-Leitlinien und 25 Prozent nach Empfehlungen eines Wundzentrums bzw. Wundnetzes.
Zum Einsatz kommen dabei in 84 Prozent der Fälle Produkte mit antimikrobiellen silberhaltigen Beschichtungen. 69 Prozent der Befragten setzen Wundverbände mit bakterienbindenden Eigenschaften ein, 52 Prozent Produkte mit Polihexanid (PHMB). Nur 13 Prozent setzen bei diesen speziellen Versorgungen auch Wundversorgungsprodukte ohne antimikrobielle Komponenten ein.
Eine entscheidende Frage in der aktuellen gesundheitspolitischen Diskussion um die Erstattung von „sonstige Produkte zur Wundbehandlung“ dreht sich um die Evidenzkriterien dieser Produkte. Nach welchen Kriterien bewerten die Wundexpert:innen die Entwicklung der Wundheilung bei einer infizierten Wunde oder einer Wunde mit dem Risiko bzw. Anzeichen einer lokalen Infektion? 92 Prozent haben dabei primär die Reduktion klinischer Infektionszeichen als Ziel. 79 Prozent nennen die Reduktion von Wundexsudat, 76 Prozent Reduktion von Schmerzen, 70 Prozent die Verbesserung der gesundheitsbezogenen Lebensqualität der Betroffenen. Die Reduktion der Wundfläche steht bei 58 Prozent im Fokus, die Reduktion der Keimlast in der Wunde bei 55 Prozent. Nur 22 Prozent der Befragten nennen auch den kompletten Wundverschluss als Evidenzkriterium.
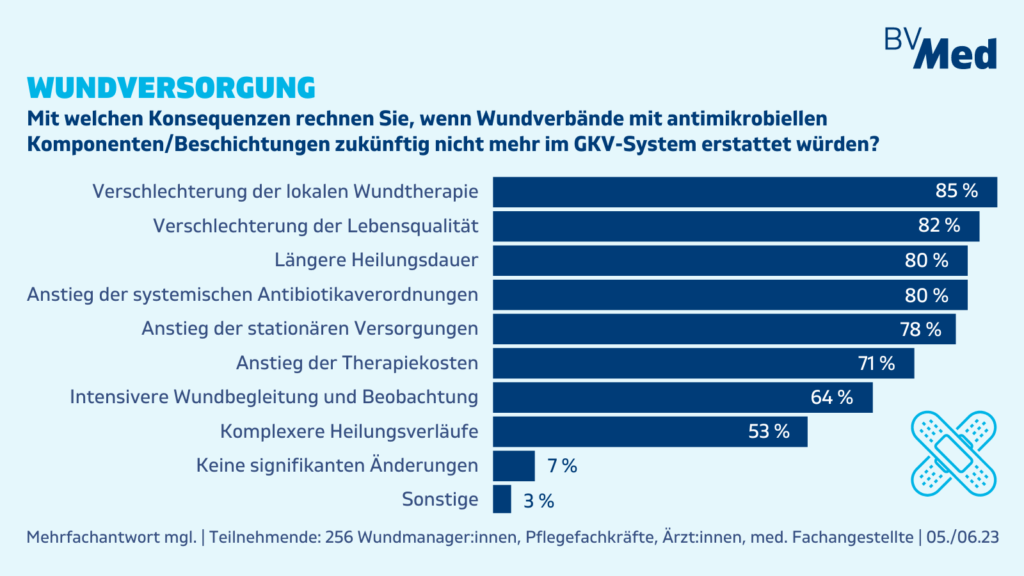
Wenn Wundverbände mit antimikrobiellen Komponenten und Beschichtungen zukünftig nicht mehr im GKV-System erstattet würden, rechnen die Wundfachkräfte mit dramatischen Folgen: 85 Prozent erwarten eine Verschlechterung der lokalen Wundtherapie, 82 Prozent eine Verschlechterung der Lebensqualität für die betroffenen Patient:innen. Jeweils 80 Prozent rechnen mit einer längeren Heilungsdauer sowie einem Anstieg der systemischen Antibiotikaverordnungen. 78 Prozent erwarten einen Anstieg der stationären Versorgungen, 71 Prozent einen Anstieg der Therapiekosten und 64 Prozent kürzere Verbandwechsel-Intervalle bzw. eine intensivere Wundbegleitung und Beobachtung.
BVMed-Expertin Juliane Pohl: „Anfang Dezember 2023 läuft die Übergangsfrist für die Evidenznachweise der sonstigen Produkte zur Wundbehandlung aus, sollte der Gesetzgeber bis dahin nicht gehandelt haben. Die Kriterien zur Bewertung sind aus Sicht der Wundexpert:innen noch immer nicht ausreichend klar. Zusätzlich fehlen auf die Wundversorgung angepasste Evidenzkriterien. Der BVMed setzt sich für ein Beratungsrecht der Unternehmen bei Nutzenbewertungsverfahren von Wundversorgungs-Produkten sowie eine daraus folgende Verschiebung der Übergangsfrist für sonstige Produkte zur Wundbehandlung ein. Wir brauchen hier schnell eine gesetzliche Verankerung, damit es zu keinen Engpässen in der Versorgung von Patient:innen mit chronischen Wunden kommt.“
Auswahl an Kommentaren aus der BVMed-Umfrage:
„Entscheidungen zur Verwendung von Wundversorgungsprodukten sollten unbedingt von Praktikern (nicht Ärzte) und erfahrenen Wundexperten getroffen werden. Orientierung an Fachgesellschaften z.B. ICW“
„Mehr Orientierung auf den Menschen und seine Bedürfnisse und Probleme bei der Wundsituation und den Rahmenbedingungen.“
„Gute Versorgung mit guten Materialien und gute Bezahlung der Wundversorgung in der Hausarztpraxis die eine Wundmanagerin haben.“
„Evidenzbasierte Versorgung der Wunden durch weitergebildete Fachkräfte“
Ich wünsche mir, dass
- „die Entscheidung welches Produkt wir einsetzten, nicht bei der Politik, sondern bei Personen liegt, die in der Wundversorgung Erfahrung haben und ausgebildet sind.“
- „die vorhandene Evidenz anerkannt wird und weiter Erstattung der lokalen antimikrobiellen Wundprodukte über die gesetzliche Krankenkasse erfolgt.“
- „ein Austausch der Anwender stattfindet und auch Gehör findet. Das nicht immer nur die Kosten im Vordergrund stehen, sondern auch der Patient Mittelpunkt ist.“
- „die Verbandmittel nach Bedarf und nicht nach den Kosten verschrieben werden.“
- „in der hausärztlichen Versorgung chronische Wunden mehr Beachtung, vielleicht sogar einen Schwerpunktcharakter bekommen, durch den demografischen Wandel kommt das sowieso auf uns zu.“
„Gerade die Produkte, die schon seit Jahrzehnten auf dem Markt sind, sollten ihre Evidenz bewiesen haben. In der Schweiz hat man das deutlich sehen können, was passiert, wenn diese Wundauflagen zu Selbstzahler Produkten werden. Und man ist davon wieder abgerückt. Anstieg der Amputationsraten gerade bei Pavk und DFS. Eine Verschlechterung der Versorgung. Gerade jetzt mit den neuen HKP-Richtlinien wäre dies eine Katastrophe, für Menschen mit chronischen Wunden. Dies muss unbedingt verhindert werden.“
pi BVMed, 09.06.2023
Quelle: pi BVMed, 09.06.2023