Warum klinische Expertise, strukturierte Einschätzung und Prävention zusammengehören
Dekubitus gehört nach wie vor zu den häufigsten vermeidbaren Komplikationen im Gesundheitswesen – und gleichzeitig zu den sensibelsten Qualitätsindikatoren in Pflege und Medizin. Ob Akutklinik, Langzeitpflege oder häusliche Versorgung: Druckulzera entstehen selten plötzlich, sondern sind meist das Ergebnis eines übersehenen oder unterschätzten Risikos. Genau hier setzt das Dekubitus-Assessment an. Doch wer glaubt, es gehe dabei lediglich um das Ausfüllen einer Skala, greift deutlich zu kurz.
Ein gutes Dekubitus-Assessment ist kein Verwaltungsakt. Es ist klinische Entscheidungsunterstützung, Präventionsinstrument und Kommunikationsgrundlage zugleich – interprofessionell, dynamisch und patientenzentriert.
Dekubitus verstehen, Risiko erkennen
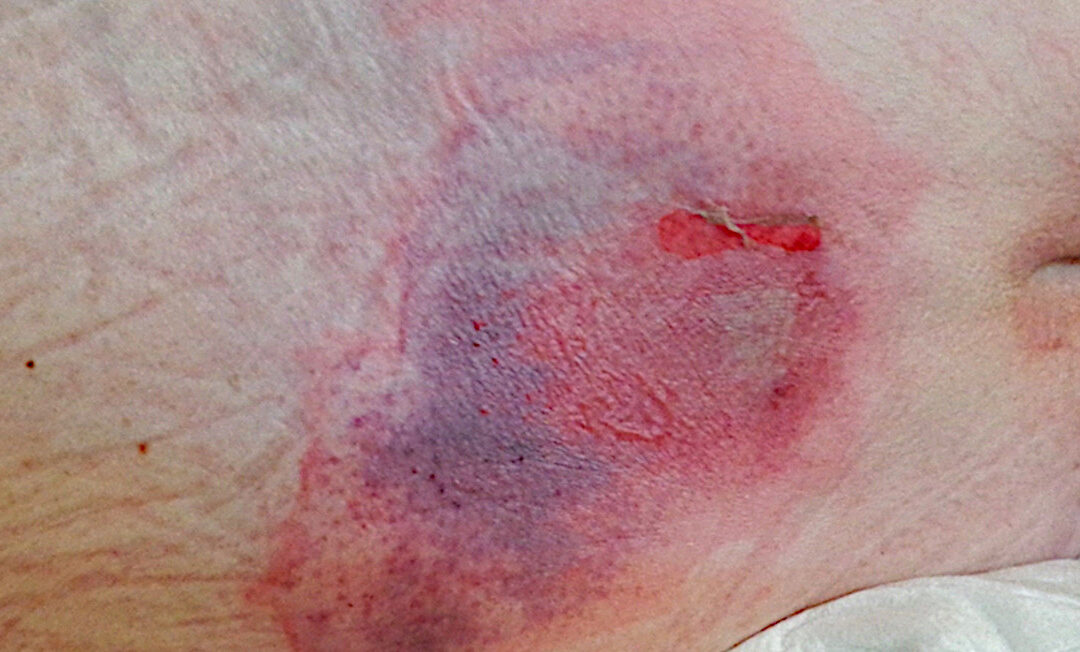
Ein Dekubitus ist definiert als eine lokalisierte Schädigung der Haut und/oder des darunterliegenden Gewebes, meist über knöchernen Vorsprüngen, infolge von anhaltendem Druck oder Druck in Kombination mit Scherkräften. Diese Definition macht bereits deutlich: Es handelt sich um ein multifaktorielles Geschehen. Druck allein reicht selten aus – entscheidend sind Dauer, Gewebetoleranz, Durchblutung, Ernährungsstatus und die Fähigkeit des Menschen, Lageveränderungen selbstständig vorzunehmen.
Das Dekubitus-Assessment hat daher ein klares Ziel: Risikopatient:innen frühzeitig zu identifizieren, bevor erste irreversible Gewebeschäden entstehen. Besonders gefährdet sind Menschen mit eingeschränkter Mobilität, neurologischen Defiziten, Inkontinenz, Mangelernährung oder schweren Grunderkrankungen. Alter allein ist kein Risikofaktor – funktionelle Einschränkungen hingegen sehr wohl.
Assessment ist Prozess, kein Formular
In der Praxis beginnt das Dekubitus-Assessment idealerweise bereits bei Aufnahme – unabhängig davon, ob es sich um eine Klinik, eine Pflegeeinrichtung oder die ambulante Versorgung handelt. Entscheidend ist jedoch nicht nur der Startzeitpunkt, sondern die kontinuierliche Neubewertung. Veränderungen im Gesundheitszustand, operative Eingriffe, Infektionen, akute Schmerzen oder ein Rückgang der Mobilität können das Risiko innerhalb weniger Tage erheblich verändern.
Ein qualitativ hochwertiges Assessment kombiniert dabei drei Ebenen: strukturierte Risikoeinschätzung, systematische Hautinspektion und klinische Fachbeurteilung. Erst im Zusammenspiel dieser Komponenten entsteht ein realistisches Risikoprofil.
Skalen: hilfreich, aber nicht allwissend
Standardisierte Assessmentinstrumente wie die Braden-, Norton- oder Waterlow-Skala sind aus der Praxis nicht wegzudenken. Sie schaffen Struktur, fördern ein gemeinsames Risikoverständnis im Team und erleichtern die Dokumentation. Besonders die Braden-Skala hat sich international etabliert, da sie zentrale Einflussfaktoren wie Mobilität, sensorische Wahrnehmung, Feuchtigkeit, Ernährung sowie Reibung und Scherkräfte differenziert abbildet.
Gleichzeitig gilt: Kein Score ersetzt klinische Erfahrung. Studien zeigen, dass Skalen allein sowohl Über- als auch Unterbewertungen des Risikos liefern können. Ein Patient mit akzeptablem Score kann dennoch ein hohes Risiko aufweisen – etwa bei instabiler Kreislaufsituation oder ausgeprägter Kachexie. Umgekehrt bedeutet ein niedriger Score nicht automatisch, dass alle prophylaktischen Maßnahmen maximal ausgeschöpft werden müssen. Die Kunst liegt in der fachlichen Interpretation.
Haut sehen, nicht nur bewerten
Ein oft unterschätzter Bestandteil des Dekubitus-Assessments ist die konsequente Hautinspektion. Sie ist keine Nebensache, sondern ein zentrales diagnostisches Instrument. Frühzeichen wie nicht wegdrückbare Rötungen, lokale Überwärmung oder verhärtetes Gewebe sind Warnsignale, die schnelles Handeln erfordern. Gerade bei Menschen mit dunkler Hautfarbe oder eingeschränkter Sensibilität braucht es Erfahrung, Aufmerksamkeit und regelmäßige Kontrolle gefährdeter Areale wie Sakrum, Fersen, Trochanteren oder Malleolen.
Assessment als Grundlage wirksamer Prävention
Der eigentliche Wert des Dekubitus-Assessments zeigt sich erst in der Konsequenz: der Ableitung individueller Präventionsmaßnahmen. Lagerungsmanagement, Mobilisationsförderung, druckentlastende Hilfsmittel, Hautschutz, Kontinenzmanagement und eine bedarfsgerechte Ernährung sind keine Standardpakete, sondern müssen passgenau geplant und regelmäßig evaluiert werden.
Für Ärzt:innen, Pflegefachkräfte und Wundexpert:innen bietet das Assessment zudem eine gemeinsame Sprache. Es erleichtert interprofessionelle Abstimmung, schafft Transparenz im Behandlungsverlauf und ist nicht zuletzt auch rechtlich relevant. Eine nachvollziehbare Dokumentation zeigt, dass Risiken erkannt, bewertet und adressiert wurden.
Fazit: Qualität zeigt sich vor dem Dekubitus
Ein professionelles Dekubitus-Assessment ist kein Selbstzweck. Es ist Ausdruck einer vorausschauenden, evidenzbasierten Versorgungskultur. Dort, wo Risiken früh erkannt und ernst genommen werden, entstehen Dekubitalulzera deutlich seltener. Und genau daran misst sich Qualität – nicht an der perfekten Wundversorgung, sondern an der erfolgreichen Prävention.
Quellen
- European Pressure Ulcer Advisory Panel (EPUAP), National Pressure Injury Advisory Panel (NPIAP), Pan Pacific Pressure Injury Alliance (PPPIA): Prevention and Treatment of Pressure Ulcers/Injuries – Clinical Practice Guideline
- Deutsches Netzwerk für Qualitätsentwicklung in der Pflege (DNQP): Expertenstandard Dekubitusprophylaxe in der Pflege
- Braden, B. & Bergstrom, N.: A conceptual schema for the study of the etiology of pressure sores, Rehabilitation Nursing
- NICE Guideline: Pressure ulcers: prevention and management
Beitragsbild: Dekubitus. user: AfroBrazilian via Wwikimedia Commons. Lizenz: CC BY-SA 3.0